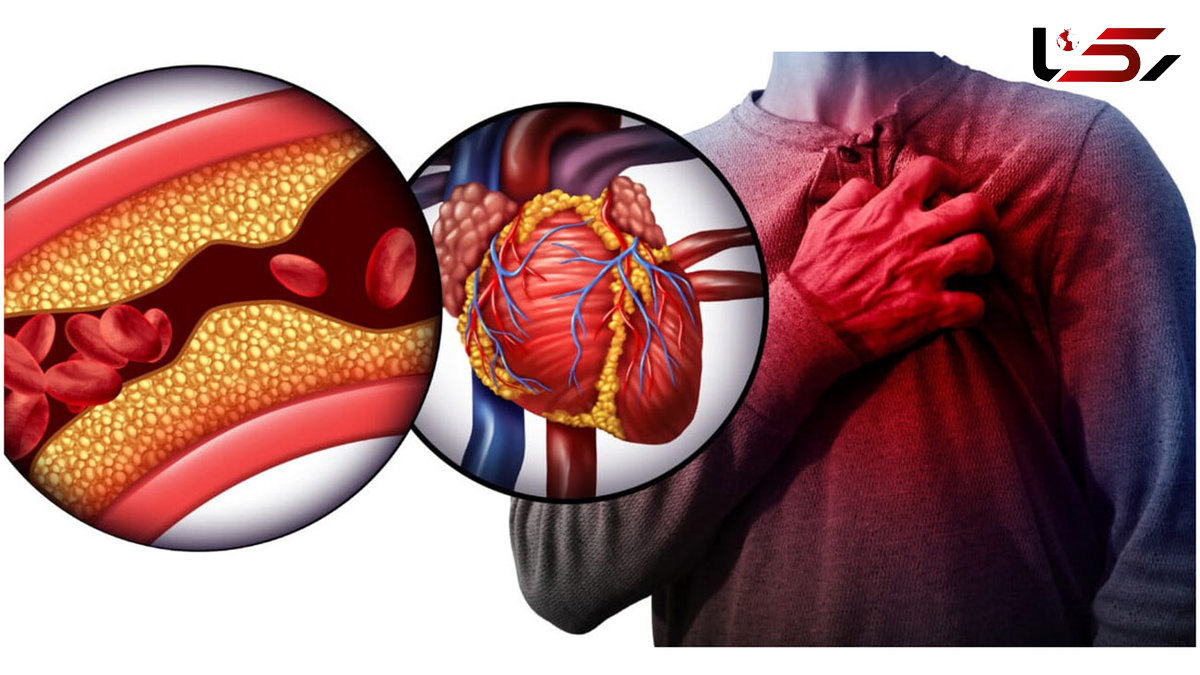
به گزارش رکنا، کلسترول یک نوع چربی (لیپید) است که در خون یافت میشود و نقشی حیاتی در بدن ایفا میکند. کلسترول برای عملکرد طبیعی بدن ضروری است، زیرا:
ساختار سلولی: به عنوان یک جزء مهم در غشای سلولی عمل میکند و به سلولها استحکام و انعطافپذیری میبخشد.
تولید هورمونها: برای تولید برخی هورمونهای مهم مانند استروژن، تستوسترون و کورتیزول ضروری است.
ساخت اسیدهای صفراوی: به هضم چربیها کمک میکند.
ویتامین D: در تولید ویتامین D که برای سلامت استخوانها ضروری است، نقش دارد.
کلسترول در خون به دو نوع اصلی تقسیم میشود:
کلسترول LDL (لیپوپروتئین با چگالی کم):
به آن "کلسترول بد" گفته میشود.
اگر میزان آن زیاد باشد، ممکن است در دیواره رگها رسوب کرده و باعث تنگی یا انسداد رگها شود (آتروسکلروز).
کلسترول HDL (لیپوپروتئین با چگالی بالا):
به آن "کلسترول خوب" گفته میشود.
به حمل کلسترول اضافی از رگها به کبد کمک میکند تا از بدن دفع شود.
منابع کلسترول
منابع درونی: بدن (بهویژه کبد) بیشتر کلسترول مورد نیاز را تولید میکند.
منابع غذایی: کلسترول در غذاهای حیوانی مانند گوشت، تخممرغ، کره و لبنیات پرچرب یافت میشود.
کلسترول بالا میتواند منجر به:
بیماریهای قلبی-عروقی، مانند سکته قلبی و مغزی.
آترواسکلروز (تنگی رگها).
فشار خون بالا.
رژیم غذایی سالم: مصرف غذاهای کمچرب، فیبردار، میوهها، سبزیجات و غلات کامل.
فعالیت بدنی: ورزش منظم به افزایش HDL کمک میکند.
پرهیز از دخانیات و الکل: برای کاهش خطر بیماریهای قلبی.
درمان دارویی: در مواردی که تغییر سبک زندگی کافی نباشد، پزشک دارو تجویز میکند (مثل استاتینها).
محدودههای کلسترول مجاز برای افراد بر اساس سن و جنسیت توسط مراکز سلامت و سازمانهای مختلف مانند انجمن قلب آمریکا (AHA) تنظیم شده است. این جدول شامل مقادیر کلسترول کلی، LDL (بد)، HDL (خوب) و تریگلیسیرید است.
1. کلسترول کل (Total Cholesterol)
|
گروه سنی |
وضعیت مطلوب |
حد مرزی (خطر متوسط) |
خطرناک (بالا) |
|
همه افراد (بالغ) |
کمتر از 200 mg/dL |
200-239 mg/dL |
240 mg/dL یا بیشتر |
|
کودکان و نوجوانان |
کمتر از 170 mg/dL |
170-199 mg/dL |
200 mg/dL یا بیشتر |
2. کلسترول LDL (بد)
|
خطرناک (بالا) |
حد مرزی |
وضعیت مطلوب |
گروه سنی |
|
بزرگسالان |
کمتر از 100 mg/dL |
100-129 mg/dL |
130 mg/dL یا بیشتر |
|
کودکان و نوجوانان |
کمتر از 110 mg/dL |
110-129 mg/dL |
130 mg/dL یا بیشتر |
3. کلسترول HDL (خوب)
| گروه سنی و جنسیت | وضعیت مطلوب | وضعیت خطرناک (پایین) |
|
مردان |
کمتر از 40 mg/dL |
40 mg/dL یا بیشتر |
|
زنان |
کمتر از 50 mg/dL |
50 mg/dL یا بیشتر |
|
کودکان |
کمتر از 45 mg/dL |
45 mg/dL یا بیشتر |
4. تریگلیسیرید (Triglycerides)
| گروه سنی | وضعیت مطلوب | حد مرزی | خطرناک (بالا) |
|
بزرگسالان |
کمتر از 150 mg/dL |
150-199 mg/dL |
200 mg/dL یا بیشتر |
|
کودکان و نوجوانان |
کمتر از 75 mg/dL |
75-99 mg/dL |
100 mg/dL یا بیشتر |
نکات مهم:
تفاوت زنان و مردان:
زنان به دلیل هورمون استروژن (تا قبل از یائسگی) معمولاً HDL بالاتری نسبت به مردان دارند.
پس از یائسگی، خطر افزایش LDL در زنان بالا میرود.
سن و کلسترول:
کودکان معمولاً کلسترول پایینتری دارند.
با افزایش سن، سطح کلسترول کلی و LDL تمایل به افزایش دارد.
برای بیماران با سابقه بیماریهای قلبی:
LDL باید حتی کمتر از 70 mg/dL نگه داشته شود.
توصیه پزشکی: این جدولها عمومی هستند و ممکن است پزشک بر اساس شرایط فردی شما، مقادیر مطلوبتری توصیه کند.
کلسترول بالا میتواند منجر به بیماریها و مشکلات جدی سلامتی شود، بهخصوص در سیستم قلبی-عروقی. در زیر به بیماریهای مرتبط با کلسترول بالا پرداخته شده است:
1. بیماریهای قلبی-عروقی (Cardiovascular Diseases)
آترواسکلروز (Atherosclerosis): تجمع کلسترول (بهویژه LDL) در دیواره رگها منجر به تشکیل پلاکهای چربی میشود. این پلاکها باعث تنگی یا انسداد رگها میشوند.
بیماری عروق کرونری قلب (Coronary Artery Disease): کاهش جریان خون به قلب به دلیل تنگی رگهای کرونری که میتواند باعث درد قفسه سینه (آنژین صدری) یا حمله قلبی شود.
حمله قلبی (Myocardial Infarction): انسداد کامل یکی از شریانهای قلبی، که ناشی از پلاکهای چربی یا لختههای خون است.
نارسایی قلبی (Heart Failure): کاهش عملکرد قلب به دلیل آسیب ناشی از حمله قلبی یا کاهش جریان خون مزمن.
2. بیماریهای عروق مغزی (Cerebrovascular Diseases)
سکته مغزی (Stroke): انسداد یا پارگی عروق مغزی به دلیل پلاکهای کلسترول یا لختههای خون که منجر به کاهش یا قطع جریان خون به مغز میشود.
حمله ایسکمیک گذرا (Transient Ischemic Attack - TIA): نوعی "مینی سکته" که ناشی از انسداد موقت جریان خون به مغز است.
3. بیماریهای عروق محیطی (Peripheral Artery Disease - PAD):
تجمع پلاکهای چربی در شریانهای پا و دست، که باعث درد، گرفتگی عضلات، و کاهش جریان خون به اندامها میشود.
4. بالا رفتن فشار خون (Hypertension):
کلسترول بالا میتواند انعطافپذیری رگها را کاهش داده و مقاومت جریان خون را افزایش دهد، که در نهایت فشار خون را بالا میبرد.
5. بیماری کبد چرب غیرالکلی (Non-Alcoholic Fatty Liver Disease - NAFLD):
تجمع چربی در کبد که با کلسترول بالا و تریگلیسیرید مرتبط است. این بیماری میتواند منجر به التهاب کبد (استئاتوهپاتیت) یا حتی سیروز شود.
6. تشکیل سنگ کیسه صفرا (Gallstones):
کلسترول بالا در صفرا ممکن است منجر به تشکیل سنگهای صفراوی شود.
7. اختلال در جریان خون کلیهها:
تنگی عروق خونی که خون را به کلیهها میرسانند، میتواند باعث کاهش عملکرد کلیه یا فشار خون بالا شود.
8. دیابت نوع 2:
افراد مبتلا به دیابت نوع 2 اغلب سطوح پایین HDL و سطوح بالای LDL و تریگلیسیرید دارند، که خطر بیماریهای قلبی-عروقی را افزایش میدهد.
کلسترول بالا بهخودیخود علائم خاصی ندارد، اما عوارض آن میتواند علائم زیر را ایجاد کند:
درد یا فشار قفسه سینه (آنژین).
ضعف یا بیحسی در اندامها.
تنگی نفس.
سردرد یا سرگیجه (در بیماریهای عروق مغزی).
رژیم غذایی سالم: مصرف غذاهای کمچرب و کمکلسترول.
ورزش منظم: حداقل 30 دقیقه در روز.
ترک دخانیات و مصرف کم الکل.
مصرف داروهای کاهشدهنده کلسترول: مانند استاتینها تحت نظر پزشک.
کنترل فشار خون و دیابت.

کلسترول بالا معمولاً علائم آشکاری ندارد و به همین دلیل به آن "قاتل خاموش" گفته میشود. با این حال، در برخی موارد، بهویژه زمانی که کلسترول بالا به عوارض جدی منجر شود، ممکن است علائمی مشاهده شود. جدول زیر علائم احتمالی کلسترول بالا در سنین مختلف را نشان میدهد:
|
گروه سنی |
علائم شایع (در صورت بروز عوارض) |
توضیحات |
|
کودکان و نوجوانان |
- ندرتاً علائم دارند. |
- ممکن است در صورت کلسترول بسیار بالا، تودههای چربی زردرنگ (گزانتوما) در پوست یا اطراف چشم ظاهر شود. |
|
- خستگی یا کاهش تحمل فعالیت بدنی. |
- معمولاً مشکلات ارثی مانند هایپرکلسترولمی خانوادگی میتواند عامل باشد. |
|
|
- درد در پاها یا گرفتگی عضلات. |
- ناشی از کاهش جریان خون در اثر رسوبات چربی در عروق پا. |
|
|
بزرگسالان (18-40 سال) |
- درد یا فشار در قفسه سینه (آنژین صدری). |
- در نتیجه کاهش جریان خون به قلب به دلیل تنگی عروق. |
|
- بیحسی یا ضعف در دست و پا. |
- نشاندهنده تأثیر کلسترول بالا بر جریان خون در اندامها. |
|
|
- خستگی یا تنگی نفس حین فعالیت. |
- ناشی از کمبود اکسیژنرسانی به اندامها. |
|
|
میانسالان (40-60 سال) |
- درد یا ناراحتی در قفسه سینه. |
- ممکن است نشانه بیماری عروق کرونری باشد. |
|
- سرگیجه یا سردرد شدید. |
- ممکن است به علت انسداد رگهای مغزی باشد. |
|
|
- اختلال در دید یا تاری دید. |
- ناشی از انسداد شریانهای مرتبط با چشم یا مغز. |
|
|
- ایجاد پلاکهای چربی زردرنگ در پوست یا اطراف چشم. |
- معمولاً در کلسترول بسیار بالا دیده میشود. |
|
|
افراد مسن (60 سال به بالا) |
- تنگی نفس و خستگی حتی در فعالیتهای سبک. |
- در اثر کاهش کارایی قلب و عروق. |
|
- کاهش تحمل سرما در اندامها (مثلاً سردی پاها). |
- ناشی از انسداد جریان خون در عروق محیطی. |
|
|
- تورم یا زخم در پاها. |
- ناشی از مشکلات عروق محیطی. |
|
|
- سکته مغزی یا حمله قلبی. |
- از عوارض جدی کلسترول بالا است. |
نکات مهم:
عدم علائم: در بسیاری از افراد، کلسترول بالا بدون علامت است و فقط از طریق آزمایش خون مشخص میشود.
تشخیص زودهنگام: توصیه میشود افراد از سنین 20 سالگی به بعد هر 5 سال یک بار آزمایش کلسترول بدهند.
عوامل خطر: اضافه وزن، رژیم غذایی ناسالم، کمتحرکی، و سابقه خانوادگی، احتمال بروز علائم و عوارض را افزایش میدهد.
اگر برای هر گروه سنی جزئیات بیشتری بخواهید یا نیاز به توصیههای خاص دارید، اطلاع دهید!

ورزش نقش مهمی در کنترل و کاهش سطح کلسترول خون ایفا میکند. فعالیت بدنی منظم نهتنها به بهبود تعادل کلسترول کمک میکند، بلکه خطر بیماریهای قلبی-عروقی مرتبط با کلسترول بالا را نیز کاهش میدهد.
افزایش کلسترول HDL (خوب):
ورزش منظم سطح کلسترول HDL را افزایش میدهد، که به حذف کلسترول اضافی از جریان خون کمک میکند.
HDL بالا خطر بیماری قلبی را کاهش میدهد.
کاهش کلسترول LDL (بد):
ورزش میتواند به کاهش LDL و جلوگیری از تجمع آن در دیواره رگها کمک کند.
تمرینات هوازی (کاردیوی متوسط تا شدید) بیشترین تأثیر را در کاهش LDL دارد.
کاهش تریگلیسیرید:
ورزش به کاهش سطح تریگلیسیرید کمک میکند، که نوع دیگری از چربی خون مرتبط با بیماری قلبی است.
کنترل وزن:
اضافه وزن و چربی شکمی با کلسترول بالا ارتباط دارد. ورزش با کاهش وزن و چربی بدن، تأثیر مثبتی بر کاهش کلسترول دارد.
بهبود عملکرد عروق:
ورزش موجب بهبود انعطافپذیری و سلامت دیواره رگها میشود.
ورزشهای هوازی (کاردیو):
بهترین گزینه برای کاهش کلسترول و بهبود سلامت قلب.
نمونهها:
پیادهروی سریع
دویدن
دوچرخهسواری
شنا
ایروبیک
توصیه: حداقل 150 دقیقه فعالیت هوازی متوسط یا 75 دقیقه فعالیت شدید در هفته.
تمرینات مقاومتی (Strength Training):
به کاهش چربی بدن و بهبود ترکیب بدنی کمک میکند.
نمونهها:
وزنهبرداری
تمرین با باندهای مقاومتی
استفاده از دستگاههای ورزشی
توصیه: حداقل دو روز در هفته تمرین مقاومتی انجام دهید.
تمرینات ترکیبی:
ترکیب ورزشهای هوازی و مقاومتی برای نتایج بهتر.
مثال: پیادهروی سریع به همراه وزنههای سبک.
یوگا و تمرینات انعطافپذیری:
به کاهش استرس و تقویت سلامت عمومی کمک میکند، که ممکن است به کاهش غیرمستقیم کلسترول کمک کند.
توصیهها برای شروع ورزش:
مشورت با پزشک:
اگر بیماری زمینهای دارید، پیش از شروع برنامه ورزشی با پزشک مشورت کنید.
آهسته شروع کنید:
از شدت پایین شروع کرده و به تدریج شدت و زمان را افزایش دهید.
تداوم:
ورزش منظم و پایدار کلید موفقیت در کاهش کلسترول است.
ترکیب فعالیتها:
برای پیشگیری از خستگی یا یکنواختی، انواع مختلف ورزش را انجام دهید.
همراه با رژیم غذایی:
ورزش در کنار رژیم غذایی سالم، تأثیر بیشتری بر کنترل کلسترول دارد.
نمونه برنامه ورزشی هفتگی:
| روز | فعالیت | مدت زمان |
|
دوشنبه |
پیادهروی سریع |
30 دقیقه |
|
سهشنبه |
تمرین مقاومتی (وزنه) |
20 دقیقه |
|
چهارشنبه |
شنا یا دوچرخهسواری |
40 دقیقه |
|
پنجشنبه |
استراحت فعال (یوگا) |
20 دقیقه |
|
جمعه |
دویدن یا ایروبیک |
30 دقیقه |
|
شنبه |
تمرین مقاومتی و کاردیو |
30 دقیقه |
|
یکشنبه |
استراحت یا پیادهروی ملایم |
20 دقیقه |
کاهش فشار خون.
بهبود روحیه و کاهش استرس.
کنترل قند خون.
افزایش انرژی و کیفیت زندگی.

تغذیه یکی از عوامل کلیدی در کنترل سطح کلسترول خون است. انتخاب رژیم غذایی سالم میتواند کلسترول LDL (کلسترول بد) را کاهش و سطح HDL (کلسترول خوب) را افزایش دهد و به این ترتیب خطر بیماریهای قلبی-عروقی کاهش مییابد.
کاهش مصرف چربیهای اشباع:
این نوع چربی در گوشت قرمز، لبنیات پرچرب، کره و روغن نارگیل یافت میشود.
چربیهای اشباع LDL را افزایش میدهند.
توصیه: کمتر از 10% کالری روزانه خود را از چربیهای اشباع دریافت کنید.
پرهیز از چربیهای ترانس:
این چربیها در غذاهای فرآوریشده مانند شیرینیها، غذاهای سرخکرده و مارگارین هیدروژنه وجود دارند.
چربیهای ترانس هم LDL را افزایش میدهند و هم HDL را کاهش میدهند.
توصیه: از مصرف غذاهای حاوی "روغن نیمههیدروژنه" اجتناب کنید.
افزایش مصرف فیبر:
فیبر محلول در کاهش LDL بسیار موثر است.
منابع خوب: جو دوسر، حبوبات (مانند لوبیا و عدس)، میوهها (مانند سیب و پرتقال)، و سبزیجات.
توصیه: روزانه حداقل 25 تا 30 گرم فیبر مصرف کنید.
مصرف اسیدهای چرب امگا-3:
این چربیها به کاهش تریگلیسیرید و افزایش HDL کمک میکنند.
منابع خوب: ماهیهای چرب (ماهی سالمون، ساردین، ماهی تن)، گردو، بذر کتان و چیا.
توصیه: حداقل دو بار در هفته ماهی مصرف کنید.
مصرف استرولها و استانولها:
این ترکیبات گیاهی به کاهش جذب کلسترول در روده کمک میکنند.
منابع: مارگارینهای غنیشده، آبپرتقال غنیشده، آجیل.
توصیه: روزانه 2 گرم استرول یا استانول گیاهی مصرف کنید.
انتخاب چربیهای سالم:
چربیهای غیر اشباع تکزنجیرهای و چندزنجیرهای برای کاهش LDL مفیدند.
منابع خوب: روغن زیتون، آووکادو، آجیل، و روغن کانولا.
توصیه: از این چربیها بهجای چربیهای اشباع استفاده کنید.
مصرف پروتئینهای گیاهی:
جایگزینی پروتئینهای حیوانی با منابع گیاهی مثل سویا، توفو، و حبوبات میتواند LDL را کاهش دهد.
کاهش قند و کربوهیدراتهای فرآوریشده:
مصرف زیاد قند و غذاهای نشاستهای میتواند تریگلیسیرید را افزایش دهد.
توصیه: قندهای ساده مانند نوشیدنیهای شیرین، کیکها و بیسکوییتها را محدود کنید.
صبحانه:
یک کاسه جو دوسر با میوههای تازه (مثل توتفرنگی یا سیب) و یک قاشق بذر کتان.
یک لیوان شیر کمچرب یا بادام.
میانوعده:
یک مشت گردو یا بادام.
یک عدد میوه (مانند پرتقال یا گلابی).
ناهار:
سالاد سبزیجات با روغن زیتون و آبلیمو.
ماهی سالمون کبابی یا کنسرو تن ماهی (کمنمک) همراه با برنج قهوهای.
یک لیوان آبپرتقال غنیشده.
میانوعده:
یک فنجان ماست کمچرب با کمی عسل یا دارچین.
شام:
سوپ عدس یا خوراک لوبیا.
سبزیجات بخارپز (مثل کلم بروکلی یا هویج).
یک تکه نان سبوسدار.
میانوعده شب:
چند تکه آووکادو یا یک لیوان شیر بادام.
غذاهای فرآوریشده: مثل سوسیس، کالباس و چیپس.
لبنیات پرچرب: مانند خامه، پنیرهای چرب و کره.
گوشتهای چرب: مانند گوشت قرمز پرچرب و پوست مرغ.
نوشیدنیهای شیرین: مانند نوشابه و آبمیوههای صنعتی.
غذاهای سرخشده.
نکات تکمیلی
آب کافی بنوشید: برای کمک به متابولیسم و دفع چربیها.
پرهیز از الکل: مصرف زیاد الکل میتواند تریگلیسیرید را افزایش دهد.
کنترل وعدهها: پرخوری را محدود کنید تا وزن کنترل شود، زیرا اضافه وزن با کلسترول بالا مرتبط است.
پیگیری و آزمایشها
کلسترول خون را هر 6 ماه یکبار یا طبق نظر پزشک چک کنید.
تغییرات رژیم غذایی را به همراه ورزش انجام دهید تا بهترین نتایج حاصل شود.
داروها نقش مهمی در درمان و کنترل سطح کلسترول خون دارند، بهویژه برای افرادی که نمیتوانند تنها با تغییرات رژیم غذایی و سبک زندگی، سطح کلسترول خود را کنترل کنند. در صورتی که سطح کلسترول LDL (کلسترول بد) بالا باشد یا فرد در معرض خطر بیماریهای قلبی-عروقی قرار داشته باشد، پزشک ممکن است داروهایی برای کاهش کلسترول تجویز کند.
داروهایی که برای کاهش کلسترول تجویز میشوند، بهطور عمده به چهار دسته تقسیم میشوند:
1. استاتینها (Statins)
نقش: این داروها از تولید کلسترول در کبد جلوگیری میکنند و به کاهش سطح کلسترول LDL کمک میکنند.
موارد مصرف: درمان کلسترول بالا و پیشگیری از بیماریهای قلبی-عروقی.
داروهای رایج:
آتروواستاتین (Atorvastatin)
روزوواستاتین (Rosuvastatin)
سیمواستاتین (Simvastatin)
لووستاتین (Lovastatin)
عوارض جانبی: مشکلات عضلانی، آسیب به کبد، اختلال در عملکرد دستگاه گوارش.
2. رزینهای بایند کننده اسید صفراوی (Bile Acid Sequestrants)
نقش: این داروها باعث میشوند که کلسترول از کبد به صفرا تبدیل شده و از بدن دفع شود. این باعث کاهش سطح کلسترول LDL میشود.
موارد مصرف: درمان کلسترول بالا.
داروهای رایج:
کلستیرامین (Cholestyramine)
کولستید (Colestipol)
عوارض جانبی: نفخ، یبوست، درد شکمی، سوءهاضمه.
3. فیبریتها (Fibrates)
نقش: فیبریتها بیشتر بر کاهش تریگلیسیریدها تأثیر دارند و در بعضی موارد میتوانند HDL (کلسترول خوب) را افزایش دهند.
موارد مصرف: برای افرادی که سطح تریگلیسیرید بالا دارند یا کلسترول HDL پایین دارند.
داروهای رایج:
فنوفیبرات (Fenofibrate)
ژمفبروزیل (Gemfibrozil)
عوارض جانبی: مشکلات گوارشی، اختلالات کبدی، افزایش خطر سنگهای صفراوی.
4. مهارکنندههای جذب کلسترول (Cholesterol Absorption Inhibitors)
نقش: این داروها جذب کلسترول از غذاها را در روده کاهش میدهند.
موارد مصرف: درمان کلسترول بالا بهویژه برای افرادی که به استاتینها حساسیت دارند.
داروهای رایج:
ازتیمیب (Ezetimibe)
عوارض جانبی: مشکلات گوارشی (مثل اسهال، درد شکمی)، سردرد.
5. داروهای جدید:
آنتیبادیهای مونوکلونال (PCSK9 inhibitors):
این داروها به کاهش سطح کلسترول LDL کمک میکنند و بهویژه برای افرادی که به استاتینها پاسخ نمیدهند یا دارای کلسترول بسیار بالا هستند، مفیدند.
داروهای رایج:
آلیروکماب (Alirocumab)
ایوالوکماب (Evolocumab)
عوارض جانبی: واکنشهای محل تزریق، علائم آنفلوانزا، درد مفاصل.
نیکوتینیک اسید (Niacin) یا ویتامین B3:
این دارو به افزایش سطح HDL (کلسترول خوب) کمک میکند و در کاهش تریگلیسیریدها موثر است.
عوارض جانبی: قرمزی پوست، خارش، مشکلات کبدی، اختلالات گوارشی.
چگونه داروها برای کاهش کلسترول عمل می کنند؟
کاهش تولید کلسترول در کبد: داروهایی مانند استاتینها از تولید کلسترول توسط کبد جلوگیری میکنند.
افزایش دفع کلسترول: رزینهای بایند کننده اسید صفراوی به جذب کلسترول کمک کرده و آن را از بدن دفع میکنند.
کاهش جذب کلسترول از روده: داروهایی مانند اَزتیمیب جذب کلسترول را از روده کاهش میدهند.
کاهش تریگلیسیرید و افزایش HDL: فیبریتها و نیکوتینیک اسید به کاهش تریگلیسیرید و افزایش HDL کمک میکنند.
تنها با تجویز پزشک: استفاده از داروهای کاهشدهنده کلسترول باید تحت نظر پزشک باشد و نباید خودسرانه تغییر داده شود.
رعایت رژیم غذایی سالم: داروهای کاهشدهنده کلسترول در کنار تغذیه سالم و ورزش مؤثرتر خواهند بود.
کنترل عوارض جانبی: اگر عوارض جانبی ناخواستهای پس از مصرف داروها مشاهده کردید، باید سریعاً با پزشک خود مشورت کنید.
چکآپ منظم: در طول درمان با داروهای کلسترول، پیگیری منظم سطح کلسترول و بررسی سلامت کبد و عضلات مهم است.
نتیجه گیری
داروهای کاهشدهنده کلسترول میتوانند نقش مهمی در کنترل سطح کلسترول خون و پیشگیری از بیماریهای قلبی ایفا کنند. با این حال، داروها باید همراه با تغییرات سبک زندگی مانند تغذیه مناسب و ورزش استفاده شوند تا بهترین نتیجه حاصل شود. برای انتخاب دارو و دوز مناسب، مشاوره با پزشک ضروری است.